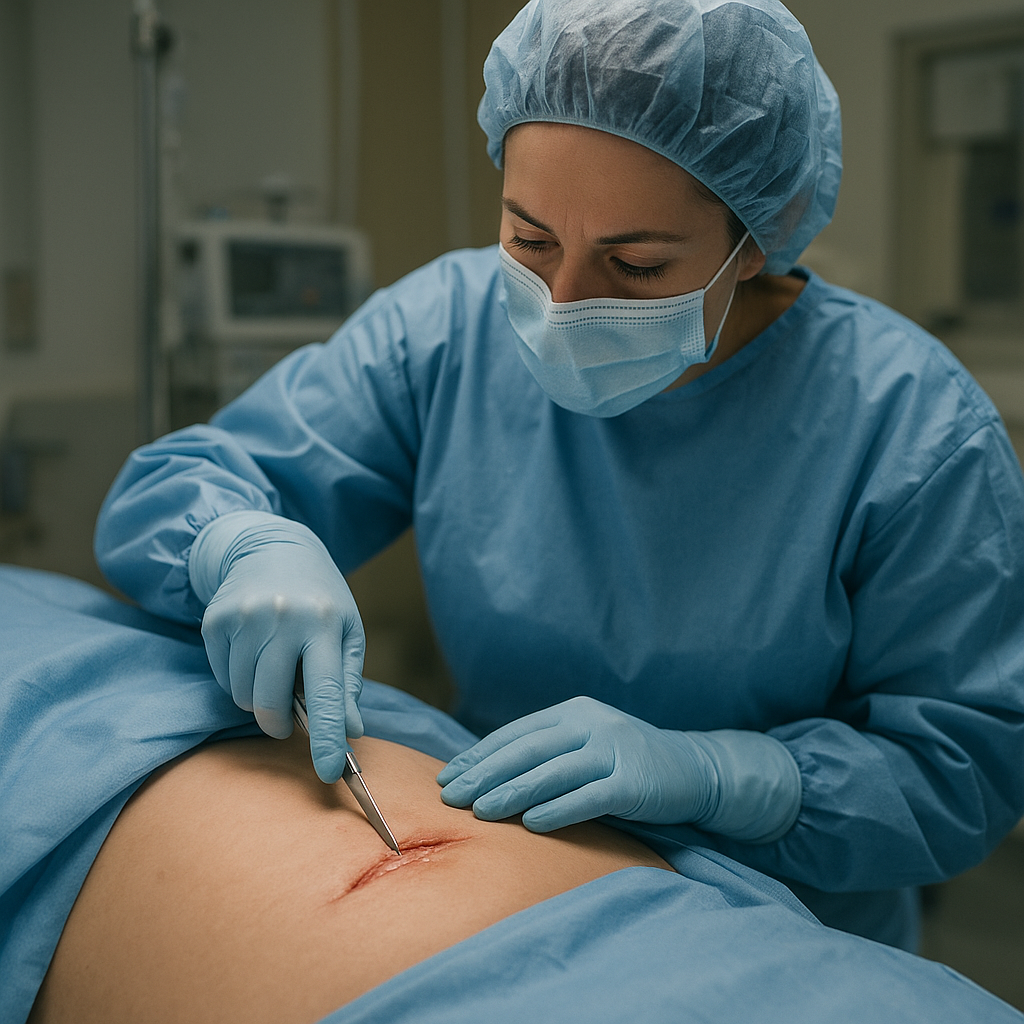
Poród przez cesarskie cięcie stanowi ważny element ginekologii i położnictwa, łącząc wiedzę z zakresu anestezjologia, chirurgii oraz położnictwa. Z punktu widzenia ginekolog decyzja o wykonaniu cięcia opiera się na szczegółowej diagnostyka sytuacji matki i płód oraz dążeniu do maksymalnego bezpieczeństwo obojga. W poniższych rozdziałach przybliżone zostaną kluczowe aspekty tej procedury – od jej historii, przez wskazania, po opiekę poporodową i innowacje w przyszłości.
Historia i ewolucja metody
Początki interwencji chirurgicznych związanych z wydobyciem noworodka sięgają starożytności, jednak prawdziwy rozwój technika cesarskie cięcie nastąpił dopiero w XIX wieku wraz z postępem w aseptyce i anestezjologia. Początkowo wysokie ryzyko zakażeń oraz brak odpowiednich środków znieczulających ograniczały przeżywalność matek i dzieci. Wprowadzenie antyseptyków, precyzyjnych narzędzi chirurgicznych oraz metod znieczulenia rdzeniowego czy ogólnego zmieniło oblicze położnictwa.
- Wiek XIX – początki antyseptyki i pierwsze próby chirurgicznego wydobycia płodu.
- Wiek XX – dynamiczny rozwój technik anestezjologicznych i aseptyki.
- Współczesność – minimalnie inwazyjne cięcia, zaawansowane systemy monitorowania.
Dzięki tym postępom ryzyko powikłań spadło, a precyzja chirurgiczna wzrosła, co pozwoliło uczynić cesarskie cięcie bezpieczną alternatywą dla porodu drogami natury w sytuacjach zagrożenia.
Wskazania medyczne i diagnostyka
Decyzja o wykonaniu cesarskie cięcie opiera się na precyzyjnej ocenie stanu matki i płodu. Główne wskazania można podzielić na kilka kategorii:
- Wskazania bezwzględne: zagrożenie życia matki lub płodu (np. rzucawka, obumarcie wewnątrzmaciczne), niewydolność porodowa, łożysko przodujące.
- Wskazania względne: bieżące wady anatomiczne macicy, niektóre choroby przewlekłe matki (np. ciężka cukrzyca, nadciśnienie tętnicze), ciąża mnogą w niekorzystnej pozycji płodów.
- Ciężkie stany płodu: zaburzenia tętna czy niedotlenienie w badaniach KTG, nieprawidłowa pozycja płód (poprzeczna lub pośladkowa po 36. tygodniu).
W codziennej praktyce ginekologicznej używamy zaawansowanego USG 3D, KTG, a w razie potrzeby dopplerowskiej oceny ukrwienia łożyska. Kompleksowa diagnostyka pozwala na wczesne rozpoznanie potencjalnych zagrożeń i zaplanowanie cięcia tak, aby zminimalizować powikłania.
Przebieg procedury chirurgicznej
Cięcie wykonywane jest zwykle w znieczuleniu podpajęczynówkowym lub nadoponowym, co zapewnia komfort pacjentce i umożliwia zachowanie kontaktu wzrokowego z noworodkiem tuż po jego wydobyciu. Standardowy przebieg obejmuje:
- Podanie znieczulenia i zabezpieczenie żywieniowo-parametryczne pacjentki.
- Nacięcie powłok brzusznych – najczęściej poprzeczne (nacięcie Pfannenstiela) dla lepszej gojenia.
- Delikatne rozwarcie mięśni prostych brzucha i przecięcie macicy w linii prostej.
- Precyzyjne wydobycie noworodka przy jednoczesnym oceniu adaptacji oddechowej i krążeniowej.
- Uszczelnienie naciecia macicy oraz warstwowe szycie powłok z użyciem wchłanialnych nici.
Cała procedura trwa zwykle od 30 do 60 minut, a zastosowanie zaawansowanych systemów hemostazy i nowoczesnych instrumentów utrzymuje niski poziom krwawienia oraz przyspiesza gojenie.
Ryzyka i powikłania
Pomimo wysokiego stopnia bezpieczeństwa, każde cesarskie cięcie niesie za sobą ryzyko powikłań, które można podzielić na wczesne i późne:
- Wczesne powikłania: krwawienie wewnętrzne, zakażenie rany, uszkodzenie pęcherza moczowego lub jelit, zakrzepica żylna.
- Późne powikłania: zaniedbanie gojenia rany, tworzenie się zrostów okołomacicznych, ryzyko przedwczesnego pęknięcia macicy przy kolejnej ciąży.
- Specyficzne ryzyko dla noworodka: krótszy czas adaptacji oddechowej, zwiększone ryzyko zaburzeń, gdy poród odbywa się przed 39. tygodniem.
Skrupulatne przestrzeganie procedur sterylizacji, monitorowanie parametrów pacjentki oraz stosowanie profilaktyki przeciwzakrzepowej znacznie ogranicza częstość występowania powikłań i wpływa na jakość opieki pooperacyjnej.
Opieka poporodowa i rekonwalescencja
Okres po cięciu wymaga uważnego nadzoru nad stanem matki. Kluczowe elementy opieki to:
- Kontrola parametrów życiowych i ocena rany operacyjnej w pierwszych 48 godzinach.
- Stopniowe wprowadzanie aktywności ruchowej, krótko po zabiegu, aby zapobiec zakrzepom.
- Dieta bogatobiałkowa i uzupełnianie płynów sprzyjające prawidłowej rekonwalescencja.
- Wsparcie laktacyjne oraz edukacja w zakresie karmienia piersią.
- Planowanie kolejnych ciąż z uwzględnieniem bezpiecznego czasu na pełne wygojenie macicy (najczęściej co najmniej 12–24 miesięcy).
Dzięki współpracy zespołu neonatologów, położnych i fizjoterapeutów mamy pewność, że matka i dziecko otrzymują wszechstronną opiekę o najwyższej jakości.
Perspektywy i innowacje w ginekologii
Wraz z rozwojem robotyki chirurgicznej i technik mało inwazyjnych, przyszłość ginekologii położniczej zmierza w kierunku minimalizacji śladu operacyjnego i skrócenia czasu gojenia. W badaniach klinicznych testowane są:
- Systemy robotycznej asysty w precyzyjnym szyciu warstwowym.
- Bioaktywny opatrunek wspomagający gojenie rany.
- Technologie telemedyczne umożliwiające zdalny monitoring parametrów matki i noworodka.
Te rozwiązania mają na celu dalsze zmniejszenie liczby powikłania oraz poprawę komfortu i bezpieczeństwa porodów przez cięcie cesarskie z perspektywy ginekolog, chirurgów i pacjentek.