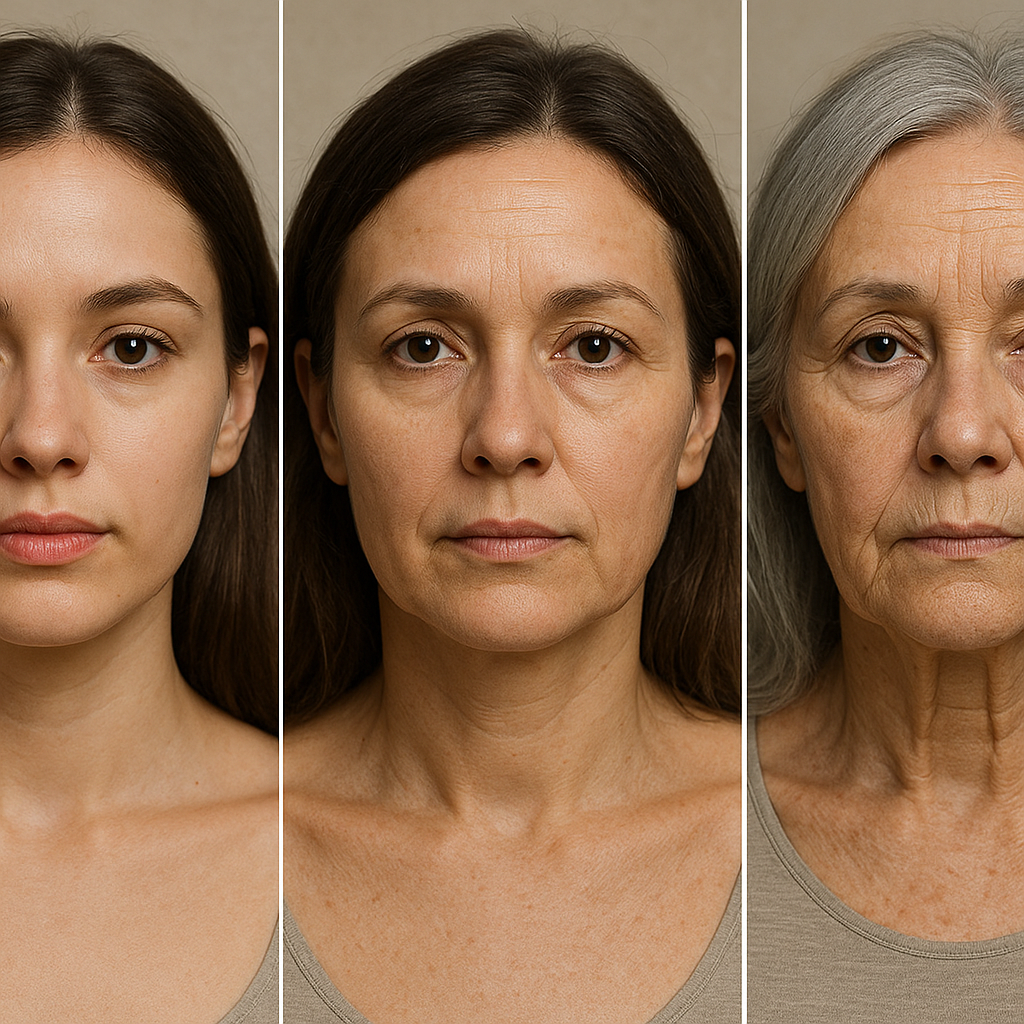Wpływ wieku na płodność kobiety to temat kluczowy zarówno dla specjalistów z zakresu ginekologii, jak i dla każdej pary planującej rodzinę. Zrozumienie mechanizmów związanych z naturalnym procesem starzenia się jajników, zmian hormonalnych oraz możliwości diagnostycznych i terapeutycznych pozwala podejmować świadome decyzje dotyczące poczęcia. W artykule omówimy, jak wiek wpływa na rezerwę jajnikową, jakie czynniki medyczne i stylu życia mają znaczenie, na czym polega ocena płodności oraz jakie metody wspomagające mogą zostać zaoferowane.
Wpływ naturalnego starzenia się jajników
W miarę upływu lat spada zarówno liczba, jak i jakość oocytów. Już po 30. roku życia obserwuje się istotne zmniejszenie rezerwy jajnikowej. Główne mechanizmy to:
- Zmniejszona liczba komórek jajowych – od urodzenia kobieta ma ograniczoną pulę pęcherzyków pierwotnych, która sukcesywnie się wyczerpuje.
- Obniżona jakość materiału genetycznego – rośnie ryzyko aneuploidii, co przekłada się na wyższe prawdopodobieństwo poronień i wad rozwojowych.
- Zaburzenia w odpowiedzi hormonalnej – z czasem obniża się wydzielanie FSH i LH, a także spada poziom estradiolu, co wpływa na nieregularność owulacji.
Po 35. roku życia spadek płodności jest bardziej zauważalny. Pomiędzy 35. a 40. rokiem życia wskaźnik naturalnych ciąż systematycznie maleje, a odsetek nieprawidłowości chromosomowych w zarodkach rośnie. Kobiety powyżej 40. roku życia często wymagają bardziej zaawansowanej diagnostyki i wsparcia medycznego.
Czynniki medyczne i środowiskowe wpływające na płodność
Płodność to nie tylko kwestia wieku, ale także stylu życia i schorzeń towarzyszących. Do najważniejszych czynników zaliczamy:
- Endometrioza – przewlekła choroba, która może prowadzić do zrostów i torbieli, utrudniając implantację zarodka.
- Zespół policystycznych jajników (PCOS) – objawia się nieregularnymi cyklami, hiperandrogenizmem i problemami z owulacją.
- Przewlekłe schorzenia tarczycy – zarówno nadczynność, jak i niedoczynność mogą zaburzać gospodarkę hormonalną i cykle miesięczne.
- Alkohol, nikotyna i niektóre substancje toksyczne – uszkadzają pęcherzyki jajnikowe, przyspieszając utratę rezerwy.
- Niedobór witamin i minerałów – zwłaszcza kwasu foliowego, witaminy D i selenu, istotnych w procesach komórkowych.
Profilaktyka i leczenie tych schorzeń może znacząco poprawić rokowania dotyczące poczęcia. Wprowadzenie zdrowej diety, regularnej aktywności fizycznej oraz kontroli hormonalnej sprzyja utrzymaniu optymalnych warunków do zapłodnienia.
Diagnostyka rezerwy jajnikowej i ocena płodności
Ocena płodności obejmuje zarówno badania obrazowe, jak i laboratoryjne. Podstawowe metody to:
- USG przezpochwowe – ocena liczby pęcherzyków antralnych (AFC) jest wskaźnikiem rezerwy jajnikowej.
- Oznaczenie stężenia AMH (hormonu antymüllerowskiego) – stabilny marker odzwierciedlający liczbę dostępnych oocytów.
- Pomiar poziomu FSH i estradiolu w pierwszej fazie cyklu – pozwala ocenić funkcję przysadkowo-jajnikową.
- Histeroskopia i sonohisterografia – diagnostyka jamy macicy i wykrywanie ewentualnych zrostów czy polipów.
W przypadku stwierdzenia obniżonej rezerwy jajnikowej lub nieregularnych cykli zaleca się konsultację z lekarzem ginekologiem-położnikiem lub specjalistą ds. rozrodczości. Wczesna diagnoza daje większe szanse na skuteczne leczenie i zaplanowanie dalszych kroków.
Metody wspomagania płodności
W zależności od przyczyny niepłodności stosuje się różne strategie:
1. Stymulacja owulacji
- Klomifen – lek pobudzający rozwój pęcherzyków.
- Gonadotropiny – iniekcje FSH i LH w celu kontrolowanego dojrzewania komórek jajowych.
2. Techniki wspomaganego rozrodu (ART)
- IVF (zapłodnienie in vitro) – zapłodnienie pozaustrojowe pod kontrolą laboratoryjną.
- ICSI – wstrzyknięcie pojedynczej komórki plemnikowej do oocytu, przydatne w przypadku męskich czynników niepłodności.
3. Metody wspomagające implantację
- Transfer zarodków po kriokonserwacji.
- Laserowa kapsyduktomia filmodyalna – poprawa zagnieżdżenia zarodka w błonie śluzowej macicy.
Dobór odpowiedniej metody zależy od wieku pacjentki, rezerwy jajnikowej oraz innych schorzeń. Decyzje zawsze podejmuje multidyscyplinarny zespół, uwzględniając indywidualne potrzeby pary.
Psychospołeczne aspekty planowania ciąży w późniejszym wieku
Odkładanie decyzji o macierzyństwie ma również wymiar emocjonalny i społeczny. Warto zwrócić uwagę na:
- Stres – przewlekłe napięcie może zaburzać cykl miesiączkowy i hormony.
- Wsparcie partnera i rodziny – wzmacnia motywację do leczenia oraz poprawia jakość życia.
- Konsultacja psychologiczna – pomoc w radzeniu sobie z obawami i niepewnością.
- Edukacja – świadomość biologicznych ograniczeń oraz możliwości medycyny reprodukcyjnej.
Podjęcie leczenia niepłodności to proces wymagający zaangażowania. Równoczesne dbanie o dobrostan psychiczny ma znaczący wpływ na powodzenie terapii.